Zusammenfassung
Spannungskopfschmerz, Migräne und Clusterkopfschmerz, wie unterscheiden sie sich ? In diesem Artikel lernst du lernen, sie zu unterscheiden.
Kopfschmerzen werden eingeteilt in primäre und sekundäre Kopfschmerzen. Die 3 großen Gruppen der primären Kopfschmerzen sind Spannungskopfschmerzen, Migräne und Clusterkopfschmerzen.
Für alle drei gibt es Merkmale anhand derer sie unterschieden werden können.
Disclaimer
Die Inhalte dieses Blogbeitrags werden sorgfältig recherchiert und dienen ausschließlich der allgemeinen Information und Bildung. Sie ersetzen keine medizinische Beratung, Diagnose oder Behandlung. Jede Person reagiert unterschiedlich, und wissenschaftliche Erkenntnisse entwickeln sich ständig weiter.
Bitte besprich gesundheitliche Fragen und Therapieentscheidungen immer mit deinem Arzt oder deiner Ärztin.
Ich übernehme keine Haftung für Schäden oder Folgen, die aus der Anwendung der hier bereitgestellten Informationen entstehen.
2 Gruppen von Kopfschmerzen
Es gibt ca 200 verschiedene Arten von Kopfschmerzen, die sich in primäre und sekundäre Kopfschmerzen unterteilen lassen.
Primäre Kopfschmerzen sind eigenständige Erkrankungen, die keine andere Ursache haben. Sie entstehen selbständig, ohne, dass eine andere Krankheit oder ein Unfall der Auslöser ist.
Sekundäre Kopfschmerzen hingegen sind Symptome anderer Erkrankungen, z.B. von Bluthochdruck, Hirntumor, etc. Wenn die zugrunde liegende Ursache angegangen wird, verschwinden auch die Kopfschmerzen.
Bei den Primäre Kopfschmerzen können wir drei Hauptgruppen unterscheiden:
- Spannungskopfschmerzen
- Migräne
- Clusterkopfschmerzen
Spannungskopfschmerzen
Spannungskopfschmerzen sind die häufigste Form von Kopfschmerzen. Fast jeder Mensch (78% der Bevölkerung) erlebt sie im Laufe seines Lebens. Sie sind in der Regel nicht so stark wie Migräne oder Cluster-Kopfschmerzen, können aber dennoch die Lebensqualität erheblich beeinträchtigen.
Wie entstehen Spannungskopfschmerzen?
Die genaue Ursache von Spannungskopfschmerzen ist nicht vollständig geklärt.
Eine der häufigsten Theorien besagt, dass Spannungskopfschmerzen durch Verspannungen der Muskeln in Kopf, Nacken und Schultern verursacht werden. Diese Verspannungen können durch Stress, schlechte Körperhaltung oder langes Sitzen in einer ungünstigen Position entstehen.
Aber auch emotionale Belastungen wie Angst oder Depressionen können zu Muskelverspannungen führen.
Die Muskelverspannung ist aber nicht die alleinige Ursache, da nicht jede Muskelverspannung zu Spannungskopfschmerzen führt.
Spannungskopfschmerzen können auch ausgelöst werden durch zu wenig Trinken, plötzlicher Koffein-Entzug, zu wenig Schlaf oder nicht korrigierte Sehfehler.
Es wird auch vermutet, dass bei Menschen mit Spannungskopfschmerzen die Schmerzverarbeitung im Gehirn verändert ist. Dies könnte dazu führen, dass normale Reize als schmerzhaft empfunden werden.
Die International Headache Society, IHS unterscheidet je nach Auftretungshäufigkeit den
selten auftretende episodische Spannungskopfschmerz , den häufig auftretende episodische Spannungskopfschmerz und den chronischen Spannungskopfschmerz.
Woran erkennst du Spannungskopfschmerzen?
Das Typische ist dieses dumpfe Druckgefühl auf beiden Seiten. Viele Patienten beschreiben es als „Schraubstock um den Kopf“ oder „als hätte jemand ein zu enges Band um meinen Schädel gespannt“. Ja, genau so fühlt es sich an. Der Schmerz ist zwar nervig, aber meist nicht so stark, dass du ins Bett musst. Du kannst oft noch arbeiten, auch wenn’s schwerfällt.
Weitere Merkmale:
Beidseitiger Schmerz: Der Schmerz tritt meist beidseitig im Kopf auf, kann aber auch im Nacken oder der Stirn lokalisiert sein.
Leichte bis mittelschwere Intensität: Im Gegensatz zur Migräne sind die Schmerzen meist nicht so stark und beeinträchtigen die Alltagsaktivitäten in der Regel nicht wesentlich.
Keine Begleitsymptome: Typischerweise fehlen Begleitsymptome wie Übelkeit, Erbrechen, Licht- oder Geräuschempfindlichkeit, die bei Migräne häufig auftreten.
Dauer: Die Schmerzen können von 30 Minuten bis zu mehreren Tagen anhalten.
Keine Verschlimmerung durch körperliche Aktivität: Im Gegensatz zur Migräne verschlimmern sich die Schmerzen bei körperlicher Anstrengung nicht.
Akuttherapie
Rezeptfreie Schmerzmittel: Nicht-steroidale Antirheumatika (NSAR) wie Ibuprofen, Acetylsalicylsäure (ASS) oder Paracetamol können bei leichten bis mittelschweren Schmerzen wirksam sein. Es ist wichtig, die empfohlene Dosierung nicht zu überschreiten und die Medikamente nicht über längere Zeit ohne ärztliche Rücksprache einzunehmen, um Nebenwirkungen zu vermeiden.
Pfefferminzöl: Das Auftragen von Pfefferminzöl auf Stirn und Schläfen kann durch seinen kühlenden Effekt ebenfalls schmerzlindernd wirken.
Entspannungstechniken: Entspannungsübungen wie progressive Muskelentspannung nach Jacobson oder autogenes Training können bei stressbedingten Spannungskopfschmerzen helfen.
Wärme: Eine Wärmeanwendung im Nacken- und Schulterbereich kann bei muskulären Verspannungen wohltuend sein.
Vorbeugende Therapie
Stressmanagement: Techniken zur Stressbewältigung wie Entspannungsübungen, Meditation oder Yoga können helfen, stressbedingte Spannungskopfschmerzen zu reduzieren.
Regelmäßige Bewegung: Ausdauersportarten wie Nordic Walking, Schwimmen oder Radfahren können die Muskulatur stärken und Verspannungen lösen.
Ergonomischer Arbeitsplatz: Eine ergonomische Gestaltung des Arbeitsplatzes kann Fehlhaltungen und somit Muskelverspannungen vorbeugen.
Physiotherapie: Physiotherapeutische Behandlungen wie Massagen oder manuelle Therapie können bei muskulären Verspannungen helfen.
Psychotherapie: Bei psychischen Belastungen wie Angst oder Depressionen kann eine Psychotherapie sinnvoll sein.
Medikamentöse Prophylaxe: In einigen Fällen kann eine medikamentöse Prophylaxe mit Antidepressiva (z.B. Amitriptylin) oder Muskelrelaxantien in niedriger Dosis in Erwägung gezogen werden. Diese sollte jedoch nur nach sorgfältiger Nutzen-Risiko-Abwägung und unter ärztlicher Aufsicht erfolgen.
Migräne: Wenn der Kopf (und häufig auch der Magen) rebelliert
Migräne ist eine ganz andere Hausnummer und definitv mehr als nur Kopfschmerzen.
Wie entsteht Migräne?
Die genauen Ursachen der Migräne sind noch nicht vollständig geklärt, aber es handelt sich um eine komplexe Wechselwirkung verschiedener Faktoren
Genetische Veranlagung: Eine familiäre Häufung ist häufig, was auf eine genetische Komponente hindeutet. Bestimmte Genvarianten erhöhen die Anfälligkeit für Migräne.
Beteiligung von Hirnstammarealen: Es gibt Hinweise auf eine Beteiligung von Hirnstammarealen,
Freisetzung von Neuropeptiden: Die aktivierten Nervenendigungen setzen Neuropeptide wie CGRP (Calcitonin Gene-Related Peptide) frei. CGRP ist ein Botenstoff, der Entzündungen und Gefäßerweiterungen in den Hirnhäuten verursacht.
Aktivierung des Trigeminusnervensystems: Der Trigeminusnerv, der für die sensible Versorgung des Gesichts und des Kopfes zuständig ist, spielt eine zentrale Rolle. Durch verschiedene Triggerfaktoren werden Nervenendigungen des Trigeminusnervs im Bereich der Hirnhäute aktiviert.
Migräneanfälle können durch verschiedene Faktoren ausgelöst werden, die individuell sehr unterschiedlich sein können. Es wird empfohlen, ein Kopfschmerztagebuch zu führen um mögliche Auslöser identifizieren zu können.
So erkennst du Migräne
Bei Migräne ist der Schmerz meist einseitig und pulsiert regelrecht im Takt deines Herzschlags. Poch, poch, poch – wahnsinnig unangenehm. Der Schmerzbereich liegt oft an Stirn oder Schläfe, und wenn du Treppen steigst oder dich bewegst, wird’s noch schlimmer. Das ist übrigens ein super wichtiges Unterscheidungsmerkmal: Bei Migräne verschlimmert körperliche Aktivität die Sache massiv.
Die Attacken dauern zwischen 4 und 72 Stunden. Ja, das können drei Tage sein. Stell dir vor, drei Tage mit pochenden Kopfschmerzen, Übelkeit und totaler Licht- und Lärmempfindlichkeit. Viele meiner Patienten ziehen sich komplett zurück – dunkles Zimmer, Ruhe, Schlaf.
Die Schmerzen sind oft so stark, dass sie die Alltagsaktivitäten erheblich beeinträchtigen. Und auch wenn sie meist einseitig auftreten, kann der Schmerz auch beidseitig auftreten oder die Seite wechseln.
Zusätzlich zu den Kopfschmerzen gesellen sich Begleitsymptome: Übelkeit und Erbrechen, Lichtempfindlichkeit, Geräuschempfindlichkeit und/oder Geruchsempfindlichkeit.
Der Verlauf einer typischen Migräne wird in 4 Phasen eingeteilt:
- Prodromalphase (Vorwarnphase mit z.B. Gereiztheit, Heißhunger, Schlaflosigkeit oder Durchfall)
- Aura (Auftreten von visuellen oder taktilen Symptomen wie Blitze oder Kribbeln)
- Kopfschmerzphase
- Postdromalphase
Bei etwa jedem dritten Migränepatienten gibt es diese Aura. Das sind neurologische Symptome, die vor der eigentlichen Schmerzphase auftreten. Manche sehen Blitze oder bunte Punkte, andere haben Kribbeln in den Händen oder Sprachstörungen.
Was hilft bei Migräne?
Während Spannungskopfschmerzen oft auf normale Schmerzmittel ansprechen, brauchst du bei Migräne manchmal stärkere Geschütze. Bei leichten Attacken können Ibuprofen, Naproxen oder Acetylsalicylsäure (ASS) können noch helfen, aber bei stärkeren Anfällen sind Triptane oft das Mittel der Wahl. Und ganz wichtig: Rückzug, Ruhe, Dunkelheit. Dein Körper braucht diese Auszeit, auch wenn dein Terminkalender was anderes sagt.
Triptane (z.B. Sumatriptan, Rizatriptan, Eletriptan) sind spezifische Migränemittel, die die Freisetzung von CGRP hemmen und die Blutgefäße verengen. Sie sind besonders wirksam bei mittelschweren bis schweren Attacken.
Zusätzlich sind Medikamente gegen Übelkeit und Erbrechen (z.B. Metoclopramid, Domperidon) häufig notwendig.
Clusterkopfschmerz: Der Albtraum unter den Kopfschmerzen
Clusterkopfschmerzen sind zum Glück selten – nur 0,1%- 0,2% der Bevölkerung sind betroffen – aber dafür sind sie die Hölle. Patienten beschreiben den Schmerz als “ „als würde jemand mit einem glühenden Messer hinter meinem Auge herumstochern“.
Entstehung und Besonderheiten von Clusterkopfschmerzen
Die genauen Ursachen des Cluster-Kopfschmerzes sind noch nicht vollständig geklärt. Man geht jedoch von einer komplexen Interaktion verschiedener Faktoren aus.
Dysfunktion des Hypothalamus: Der Hypothalamus, eine Hirnregion, die unter anderem den Schlaf-Wach-Rhythmus und hormonelle Funktionen reguliert, scheint eine zentrale Rolle zu spielen. Veränderungen in seiner Aktivität könnten die periodischen Attacken auslösen. Dies erklärt auch die oft zirkadiane Rhythmik der Attacken (häufig nachts).
Aktivierung des Trigeminusnervensystems: Wie bei der Migräne ist auch beim Cluster-Kopfschmerz das Trigeminusnervensystem beteiligt. Die Aktivierung führt zur Freisetzung von Neuropeptiden wie CGRP (Calcitonin Gene-Related Peptide), die Schmerzen und autonome Symptome (z.B. Tränenfluss, verstopfte Nase) verursachen.
Beteiligung des Parasympathikus: Der Parasympathikus, ein Teil des autonomen Nervensystems, ist ebenfalls involviert. Seine Aktivierung führt zu den autonomen Begleiterscheinungen des Cluster-Kopfschmerzes.
Vaskuläre Veränderungen: Obwohl Gefäßerweiterungen im Gehirn eine Rolle spielen könnten, scheinen sie nicht der primäre Auslöser der Attacken zu sein, sondern eher eine Folge der neuronalen Aktivierung.
Genetische Veranlagung: Es gibt Hinweise auf eine genetische Veranlagung, aber diese ist weniger stark ausgeprägt als bei der Migräne.
Was Clusterkopfschmerzen so einzigartig macht: Sie treten in Clustern auf, also gehäuft über Wochen oder Monate. Oft kommen sie zur gleichen Tageszeit, besonders gerne nachts. Stell dir vor, du wirst mehrere Wochen lang nachts um 2 Uhr mit unerträglichen Schmerzen wach. Das zermürbt.
Der Schmerz ist streng einseitig und sitzt hinter oder um das Auge herum. Stechend, bohrend, brennend – und extrem stark. Eine einzelne Attacke dauert nur 15 Minuten bis 3 Stunden, aber in dieser Zeit ist die Hölle los.
Die Symptome
Extrem starker, bohrender, stechender oder reißender Schmerz: Der Schmerz wird von den Betroffenen oft als unerträglich beschrieben.
Streng einseitiger Schmerz: Der Schmerz tritt immer auf derselben Seite des Kopfes auf, meist im Bereich des Auges, der Stirn oder der Schläfe.
Kurze Attackendauer: Die Attacken dauern in der Regel zwischen 15 und 180 Minuten.
Clusterperioden: Die Attacken treten in Clustern (gehäuft) über Wochen oder Monate auf, gefolgt von längeren beschwerdefreien Intervallen (Remissionsphasen).
Tagesrhythmik: Die Attacken treten oft zu bestimmten Tageszeiten auf, häufig nachts oder in den frühen Morgenstunden.
Autonome Begleitsymptome: Auf der betroffenen Seite treten typischerweise folgende Begleitsymptome auf:
- Tränendes Auge (Lakrimation)
- Verstopfte oder laufende Nase (Rhinorrhoe)
- Hängendes Augenlid (Ptosis)
- Verengte Pupille (Miosis)
- Gerötetes Gesicht (Flush)
- Schwitzen im Gesicht
Cluster Kopfschmerzen sind nicht heilbar, der Ziel der Behandlung besteht darin, die Schmerzen zu lindern und die Attacken zu verkürzen.
Und während Migränepatienten sich hinlegen wollen, können Clusterkopfschmerz-Patienten nicht stillsitzen. Sie laufen umher, schaukeln hin und her – diese extreme Unruhe ist typisch.
Was hilft bei Clusterkopfschmerzen?
Ibuprofen oder Paracetamol? Vergiss es. Die wirken bei Clusterkopfschmerzen meist gar nicht. Stattdessen helfen Triptane als Nasenspray oder Spritze – die müssen schnell wirken, weil die Attacke ja nicht lange dauert.
Und jetzt kommt mein Geheimtipp: Sauerstofftherapie. Klingt erstmal seltsam, aber reiner Sauerstoff über eine Hochkonzentrationsmaske kann wahre Wunder wirken. Viele Patienten schwören darauf. Wenn du betroffen bist, sprich mit deinem Arzt über eine Sauerstofftherapie für zu Hause.
Sauerstoffinhalation: Die Inhalation von reinem Sauerstoff (100%) mit einer Flussrate von 7-12 Litern pro Minute über eine Gesichtsmaske ist die Therapie der ersten Wahl. Die Wirkung tritt meist innerhalb von 15-20 Minuten ein. Die korrekte Anwendung ist entscheidend: Die Maske muss dicht abschließen, und die Inhalation sollte so früh wie möglich nach Beginn der Attacke erfolgen.
Triptane: Subkutane oder nasale Triptane (z.B. Sumatriptan, Zolmitriptan) sind ebenfalls sehr wirksam. Die subkutane Gabe von Sumatriptan zeigt den schnellsten Wirkungseintritt. Orale Triptane sind weniger geeignet, da der Wirkungseintritt zu langsam ist.
Vorbeugende Therapie
Verapamil: Verapamil, ein Kalziumkanalblocker, ist die ersten Wahl zur Prophylaxe des episodischen Cluster-Kopfschmerzes. Die Dosierung muss langsam gesteigert werden und regelmäßige EKG-Kontrollen sind erforderlich da es zu kardialen (das Herz betreffende) Nebenwirkungen kommen kann.
Verapamil wirkt nicht sofort. Es kann einige Tage bis Wochen dauern, bis eine deutliche Besserung eintritt. Wie genau es wirkt, ist noch nicht vollständig geklärt.
Kortikosteroide: Kurzzeitige Gaben von Kortikosteroiden (z.B. Prednison) können bei der Überbrückung bis zum Wirkungseintritt von Verapamil oder bei sehr kurzen Cluster-Perioden eingesetzt werden. Aufgrund der Nebenwirkungen sollten sie jedoch nicht über längere Zeit angewendet werden.
Der genaue Wirkmechanismus von Kortikosteroiden bei Cluster-Kopfschmerzen ist noch nicht vollständig geklärt.
Galcanezumab: Galcanezumab ist ein monoklonaler Antikörper gegen CGRP (Calcitonin Gene-Related Peptide) und ist für die Prophylaxe des episodischen Cluster-Kopfschmerzes zugelassen. Es wird einmal monatlich subkutan injiziert und zeigt eine hohe Wirksamkeit.
CGRP ist ein kleines Protein (ein Neuropeptid), das im Nervensystem vorkommt. Es spielt eine wichtige Rolle bei der Übertragung von Schmerzsignalen und der Erweiterung von Blutgefäßen im Gehirn. Bei Migräne und auch bei Cluster-Kopfschmerzen ist der CGRP-Spiegel im Blut während einer Attacke erhöht. Galcanezumab blockiert die Wirkung von CGRP.
So unterscheidest du die drei Kopfschmerzarten
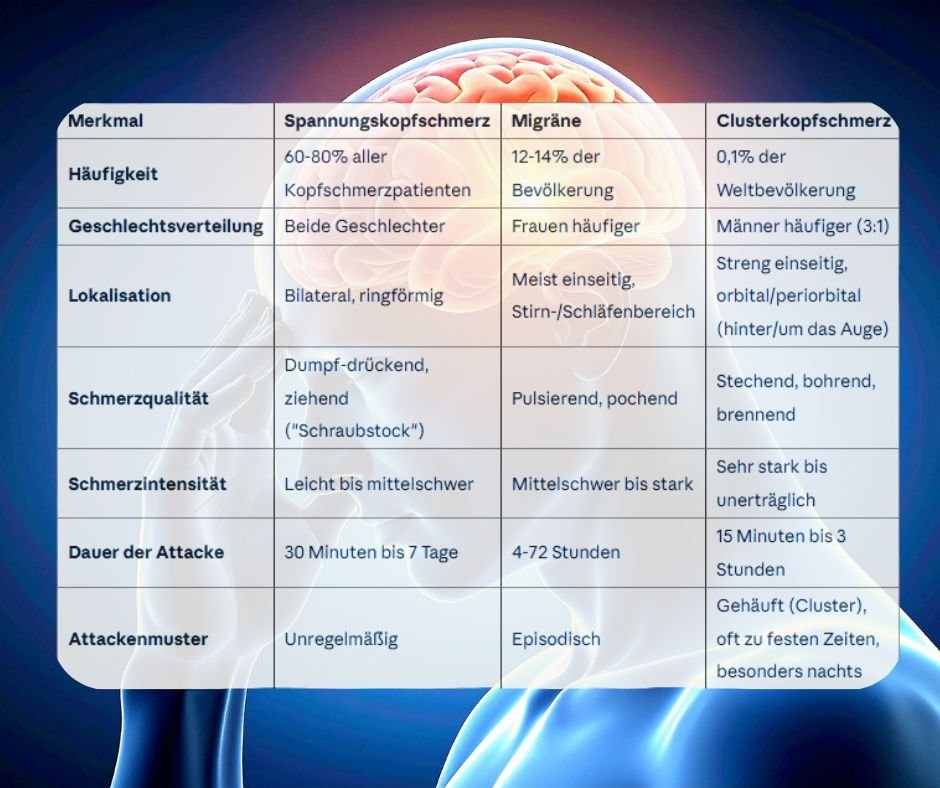
Lass mich dir eine praktische Faustregel geben: Frag dich drei Dinge:
1. Wo tut’s weh?
- Beidseitig = wahrscheinlich Spannungskopfschmerz
- Einseitig, Stirn/Schläfe = könnte Migräne sein
- Einseitig, rund ums Auge = Verdacht auf Clusterkopfschmerz
2. Wie intensiv ist der Schmerz?
- Leicht bis mittel = eher Spannungskopfschmerz
- Mittel bis stark = typisch Migräne
- Extrem stark, unerträglich = Clusterkopfschmerz
3. Was passiert sonst noch?
- Fast nichts = Spannungskopfschmerz
- Übelkeit, Licht-/Lärmempfindlichkeit = Migräne
- Tränendes Auge, laufende Nase, Unruhe = Clusterkopfschmerz
Wann du zum Arzt solltest
Mal ehrlich: Nicht bei jedem Kopfschmerz musst du gleich zum Arzt rennen. Aber es gibt Warnsignale, die du ernst nehmen solltest:
- Plötzliche, extrem starke Kopfschmerzen, die du so noch nie hattest
- Kopfschmerzen mit Fieber, Nackensteife oder neurologischen Ausfällen
- Kopfschmerzen, die immer häufiger oder stärker werden
- Kopfschmerzen nach einem Sturz oder Unfall
- Wenn du mehr als drei Tage pro Woche Schmerzmittel brauchst
In diesen Fällen gilt: Ab zum Arzt, und zwar zügig. Besser einmal zu viel als einmal zu wenig.
Häufig gestellte Fragen (FAQ)
Können sich verschiedene Kopfschmerzarten abwechseln?
Ja, absolut. Du kannst durchaus sowohl Spannungskopfschmerzen als auch Migräne haben. Das eine schließt das andere nicht aus. Manche Patienten haben sogar alle drei Typen – allerdings ist das eher selten.
Wie oft ist zu oft für Schmerzmittel?
Die Faustregel lautet: Nicht mehr als zehn Tage pro Monat Schmerzmittel nehmen. Sonst riskierst du einen Medikamenten-Übergebrauchs-Kopfschmerz – ja, das gibt es wirklich. Der Kopf gewöhnt sich an die Schmerzmittel und macht dann selbst Kopfschmerzen. Ein Teufelskreis.
Sind Kopfschmerzen vererbbar?
Bei Migräne spielt die Genetik definitiv eine Rolle. Wenn deine Eltern Migräne haben, ist dein Risiko deutlich erhöht. Bei Spannungskopfschmerzen ist der Zusammenhang weniger klar, aber familiäre Häufungen gibt’s auch hier. Clusterkopfschmerzen scheinen ebenfalls teilweise erblich zu sein.
Kann Kaffee gegen Kopfschmerzen helfen?
Interessanterweise ja – manchmal. Koffein verengt die Blutgefäße und kann besonders bei Migräne helfen. Viele Kombi-Schmerzmittel enthalten deshalb auch Koffein. Aber Vorsicht: Zu viel Kaffee oder plötzlicher Kaffee-Entzug können selbst Kopfschmerzen auslösen. Wie so oft gilt: Die Dosis macht’s.
Was ist mit Sport bei Kopfschmerzen?
Das kommt drauf an. Bei Spannungskopfschmerzen kann leichte Bewegung sogar helfen – ein Spaziergang an der frischen Luft, lockeres Yoga. Bei Migräne verschlimmert Bewegung die Sache nur. Und während einer Clusterkopfschmerz-Attacke willst du sowieso nicht an Sport denken. Generell gilt: Regelmäßiger Sport zwischen den Attacken kann prophylaktisch wirken.
Können Kinder auch Migräne oder Clusterkopfschmerzen bekommen?
Migräne bei Kindern ist gar nicht so selten. Sie äußert sich manchmal anders als bei Erwachsenen – kürzere Attacken, häufiger beidseitig. Clusterkopfschmerzen bei Kindern sind dagegen extrem selten, kommen aber vor. Wenn dein Kind häufig über Kopfschmerzen klagt, nimm das ernst und geh zum Kinderarzt.
Helfen Hausmittel überhaupt?
Ja, viele schwören darauf. Pfefferminzöl auf den Schläfen bei Spannungskopfschmerzen, ein kühler Waschlappen auf der Stirn bei Migräne, oder auch einfach viel trinken – manchmal steckt Flüssigkeitsmangel hinter Kopfschmerzen. Probier aus, was dir hilft. Aber ersetze damit keine ärztliche Behandlung bei schweren oder häufigen Attacken.
Was ist mit alternativen Behandlungen wie Akupunktur?
Akupunktur kann bei Migräne und Spannungskopfschmerzen durchaus helfen – das zeigen Studien. Auch Entspannungstechniken, Biofeedback oder progressive Muskelentspannung können wirksam sein. Ich sage meinen Patienten immer: Wenn’s dir hilft und nicht schadet, warum nicht? Aber lass dich trotzdem von einem Arzt beraten, gerade bei schweren oder häufigen Kopfschmerzen.
Was sind die häufigsten Risikofaktoren für Clusterkopfschmerzen?
Zu den häufigsten Risikofaktoren für Clusterkopfschmerzen gehören Rauchen, Alkohol und bestimmte Nahrungsmittel. Männer sind häufiger betroffen als Frauen. Auch genetische Faktoren können eine Rolle spielen, da Clusterkopfschmerzen in einigen Familien gehäuft auftreten.
Wie unterscheiden sich Spannungskopfschmerzen und Migräne?
Spannungskopfschmerzen und Migräne sind zwei verschiedene Arten von Kopfschmerzen. Spannungskopfschmerzen sind oft dumpf oder ziehend und können über Stunden bis Tage anhalten. Im Gegensatz dazu sind Migräneattacken pulsierend und werden häufig von Symptomen wie Übelkeit oder Sehstörrungen begleitet. Beide Kopfschmerzformen können jedoch erheblichen Einfluss auf das tägliche Leben haben.
Kann Spannungskopfschmerz eine sekundäre Erkrankung sein?
Ja, Spannungskopfschmerzen können sekundäre Kopfschmerzen darstellen, wenn sie als Symptom einer anderen Erkrankung auftreten. Stress, Muskelverspannungen oder sogar Augenprobleme können Auslöser sein. Es ist wichtig, die zugrunde liegende Ursache zu identifizieren, um eine geeignete Behandlung zu finden.
Welche Arten von Kopfschmerzen gibt es?
Es gibt über 300 verschiedene Arten von Kopfschmerzen. Zu den bekanntesten zählen Migräne, Spannungskopfschmerzen und Clusterkopfschmerzen. Jede Kopfschmerzform hat ihre eigenen Symptome und Behandlungsmöglichkeiten, weshalb eine genaue Diagnostik entscheidend ist.




