Zusammenfassung
Eine Begleiterscheinung der Menopause, bzw der Zeit davor, sind Migräneattacken, die in dieser Lebensphase häufig auftreten oder sich verstärken können. Hormonschwankungen spielen eine entscheidende Rolle bei der Auslösung der Attacken. Viele Frauen berichten von einer Zunahme der Häufigkeit und Intensität ihrer Migräne während der Menopause. Es ist wichtig, diese Symptome ernst zu nehmen und geeignete Therapien zu suchen, um die Lebensqualität zu verbessern. Optionen reichen von medikamentösen Behandlungen bis hin zu alternativen Methoden wie Akupunktur oder Änderungen im Lebensstil. Ein individueller Ansatz ist entscheidend, um die Herausforderungen zu bewältigen, die Migräne in der Menopause mit sich bringt.
- Zusammenfassung
- Migräne in den Wechseljahren verstehen
- Der Zusammenhang zwischen Hormonen und Migräne
- Migräne während der Perimenopause: Häufigkeit und Symptome
- Begleitfaktoren und Trigger in den Wechseljahren
- Prognose: Was passiert nach der Menopause?
- Medikamentöse Behandlung von Migräne in den Wechseljahren
- Hormonersatztherapie (HRT)
- Nicht-hormonale Behandlungsansätze
- Lebensstiländerungen zur Migränereduktion
- Ernährung und Migräne während der Wechseljahre
- Praktische Tipps für den Alltag
- Häufig gestellte Fragen (FAQ)
- Verschwinden Migränen nach der Menopause vollständig?
- Kann HRT Migränen verschlimmern?
- Sind Migränen in den Wechseljahren gefährlich?
- Wie beeinflussen Hormonschwankungen Migräne in den Wechseljahren?
- Können Hitzewallungen auch Migräneattacken auslösen?
- Welche Rolle spielt die Perimenopause bei der Entstehung von Migräne?
- Wie kann ich Migräne während der Menopause lindern?
- Beeinflussen bestimmte Nahrungsmittel die Migräne in den Wechseljahren?
- Wie lange können Frauen in den Wechseljahren unter Migräne leiden?
Disclaimer
Die Inhalte dieses Blogbeitrags werden sorgfältig recherchiert und dienen ausschließlich der allgemeinen Information und Bildung. Sie ersetzen keine medizinische Beratung, Diagnose oder Behandlung. Jede Person reagiert unterschiedlich, und wissenschaftliche Erkenntnisse entwickeln sich ständig weiter.
Bitte besprich gesundheitliche Fragen und Therapieentscheidungen immer mit deinem Arzt oder deiner Ärztin.
Ich übernehme keine Haftung für Schäden oder Folgen, die aus der Anwendung der hier bereitgestellten Informationen entstehen.
Migräne in den Wechseljahren verstehen
Du kennst das vielleicht: Jahrelang hattest du deine Anfälle einigermaßen im Griff, und plötzlich, so ab Mitte 40, wird alles wieder schlimmer. Willkommen in den Wechseljahren – oder genauer gesagt, in der Perimenopause. Das ist die Phase vor der letzten Regelblutung, in der deine Hormone Achterbahn fahren. Und genau diese hormonellen Schwankungen sind häufig der reinste Trigger.
Die Wechseljahre sind ja nichts anderes als der Übergang vom reproduktiven ins nicht-reproduktive Leben. Deine Eierstöcke produzieren immer weniger Östrogen und Progesteron, der Zyklus wird unregelmäßiger, und irgendwann bleibt die Periode ganz aus.
Der Zusammenhang zwischen Hormonen und Migräne
Die Rolle von Östrogen bei Migräneanfällen
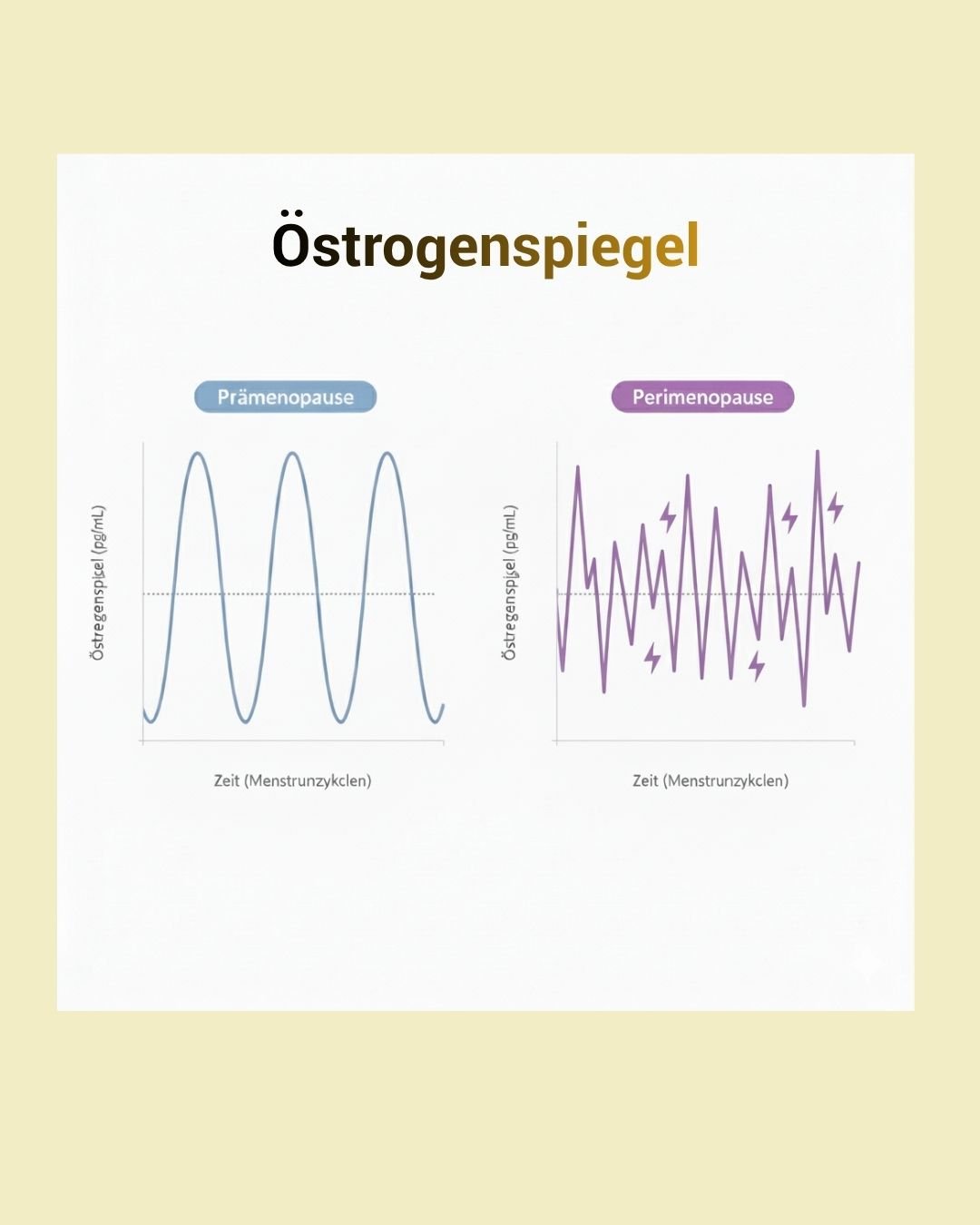
Östrogen ist eine Diva – es will ständig Aufmerksamkeit und wenn’s nicht bekommt, was es will, gibt’s Drama. Bei Migräne ist Östrogen der Hauptakteur. Während deiner fruchtbaren Jahre hattest du vermutlich einen relativ stabilen Zyklus: Östrogen steigt, fällt, steigt wieder. Dein Gehirn gewöhnt sich an diesen Rhythmus.
In der Perimenopause bricht dieses System zusammen. Mal schießt dein Östrogenspiegel nach oben, dann stürzt er ab, manchmal bleibt er wochenlang niedrig. Dein Gehirn kommt nicht mehr mit. Besonders problematisch sind die plötzlichen Abstürze – wenn dein Östrogenwert innerhalb kurzer Zeit stark fällt, wird eine ganze Kaskade von Ereignissen ausgelöst, die zu Migräneanfällen führen können. Das ist übrigens auch der Grund, warum klassischerweise kurz vor oder während der Periode eine Attacke kommt.
Die Östrogenentzug-Hypothese erklärt
Die sogenannte Östrogenentzug-Hypothese ist super simpel: Nicht der absolute Östrogenwert ist das Problem, sondern der plötzliche Abfall. Stell dir vor, dein Gehirn ist an ein bestimmtes Östrogenniveau gewöhnt, sagen wir 100 Einheiten. Dann fällt der Wert innerhalb von 24 Stunden auf 30 Einheiten. Dein Gehirn reagiert darauf mit: „Alarm! Was ist hier los?“ – und schon ist sie da.
Das erklärt auch, warum viele Frauen in dieser Zeit so leiden: Die Schwankungen werden immer extremer und unvorhersehbarer. Dein Körper versucht verzweifelt, ein Gleichgewicht zu finden, aber die Eierstöcke spielen nicht mehr mit. Diese Phase kann übrigens mehrere Jahre dauern – ja, das ist Mist, aber zu wissen, was da passiert, hilft zumindest beim Verstehen.
Kritische Östrogenwerte und Migräneauslösung
Studien haben gezeigt, dass Östrogenwerte unter 45-50 pg/mL ausreichen können, um Migräneanfälle auszulösen. Das ist wichtig zu wissen, wenn du mit deinem Arzt über Hormontherapie sprichst. Das Ziel ist nicht unbedingt, super hohe Östrogenwerte zu erreichen, sondern stabile Werte zu halten – auch wenn sie relativ niedrig sind.
CGRP und hormonelle Migränemechanismen
CGRP steht für Calcitonin Gene-Related Peptide, ein Botenstoff in deinem Nervensystem. Bei Migräne-Patientinnen ist dieser Stoff oft erhöht, und genau hier kommt das Östrogen wieder ins Spiel: Östrogen reguliert nämlich die CGRP-Freisetzung.
Wenn dein Östrogenspiegel fällt, steigt die CGRP-Konzentration an. Und mehr CGRP bedeutet: dein Gehirn ist in einem „promigränösen Zustand“, wie es so schön heißt. Du bist quasi ein wandelndes Pulverfass, und jeder zusätzliche Trigger – Stress, Schlafmangel, bestimmte Lebensmittel – kann die Explosion auslösen. Das erklärt auch, warum du in der während der Zeit vielleicht auf Dinge reagierst, die dir früher nichts ausgemacht haben.
Der Einfluss von Progesteron auf Kopfschmerzen
Progesteron ist so ein bisschen der ruhige Gegenspieler zum dramatischen Östrogen. Es wirkt beruhigend, hilft beim Schlafen und reduziert Entzündungen. In der Perimenopause sinkt auch der Progesteronspiegel, oft sogar früher und schneller als der von Östrogen. Das ist ein Doppelschlag für dein Gehirn.
Ohne ausreichend Progesteron schläfst du schlechter, bist gestresster und anfälliger für Entzündungen – alles Faktoren, die Migränen begünstigen. Manche Frauen profitieren deshalb von einer kombinierten Hormontherapie mit Östrogen und Progesteron, nicht nur von Östrogen allein. Das muss aber individuell entschieden werden, je nachdem, ob du noch eine Gebärmutter hast und wie deine spezifische Situation aussieht.
Migräne während der Perimenopause: Häufigkeit und Symptome
Häufige Kopfschmerzen – also 10 oder mehr Tage pro Monat – kommen bei 12,2% der Frauen vor. Bei Frauen vor dem Klimakterium sind’s nur 8%. Das klingt jetzt vielleicht nicht nach einem riesigen Unterschied, aber statistisch gesehen ist das ein Anstieg von 50-60%!
Und wenn du zu den Frauen gehörst, die schon vorher hormonelle Migränen hatten, ist dein Risiko noch deutlich höher. Etwa jede dritte Frau mit Migräneattacken erlebt während der Perimenopause eine deutliche Verschlechterung. Das ist keine Seltenheit, sondern eher die Regel. Deshalb ist es so wichtig, dass du dich nicht allein fühlst mit deinen Symptomen.
Typische Symptomveränderungen während des Übergangs
Oft wird berichtet, dass die Migränen nicht nur häufiger, sondern auch anders werden. Vielleicht bemerkst du, dass deine Anfälle länger dauern als früher. Oder dass sie intensiver sind, schwerer zu behandeln. Die Medikamente, die früher gut geholfen haben, scheinen plötzlich nicht mehr zu wirken. Das ist super frustrierend, aber leider typisch für diese Phase.
Auch die Trigger können sich verändern. Plötzlich reagierst du auf Dinge, die dir früher nichts ausgemacht haben – bestimmte Lebensmittel, Lichtveränderungen, Stress. Dein Gehirn ist in dieser Zeit einfach empfindlicher, weil es mit den hormonellen Veränderungen zu kämpfen hat. Manche Frauen berichten auch von neuen Begleitsymptomen wie verstärkter Übelkeit oder Schwindel.
Manche Frauen erleben in dieser Zeit einen Übergang von episodischer Migräne (weniger als 15 Kopfschmerztage pro Monat) zu einer chronischer Form (15 oder mehr Tage pro Monat). Das ist ein echter Qualitätsverlust, und du solltest das nicht einfach hinnehmen.
Migräne mit Aura versus Migräne ohne Aura
Das ist ein wahnsinnig wichtiger Punkt, den viele nicht wissen: Migräne ohne Aura ist viel stärker von Hormonen beeinflusst als wenn du eine Aura erlebst. Wenn du zu den etwa 20-30% der Patientinnen gehörst, die eine Aura erleben – also visuelle Störungen, Kribbeln oder Sprachprobleme vor dem Kopfschmerz – dann reagierst du möglicherweise anders auf hormonelle Veränderungen.
Manche Behandlungen, die bei Migräne ohne Aura super funktionieren, können mit Aura problematisch sein. Zum Beispiel kann eine Östrogentherapie bei Frauen die eine Aura haben manchmal die Auren sogar verstärken oder neu auslösen. Das heißt nicht, dass Hormontherapie tabu ist, aber es muss sehr vorsichtig dosiert und überwacht werden.
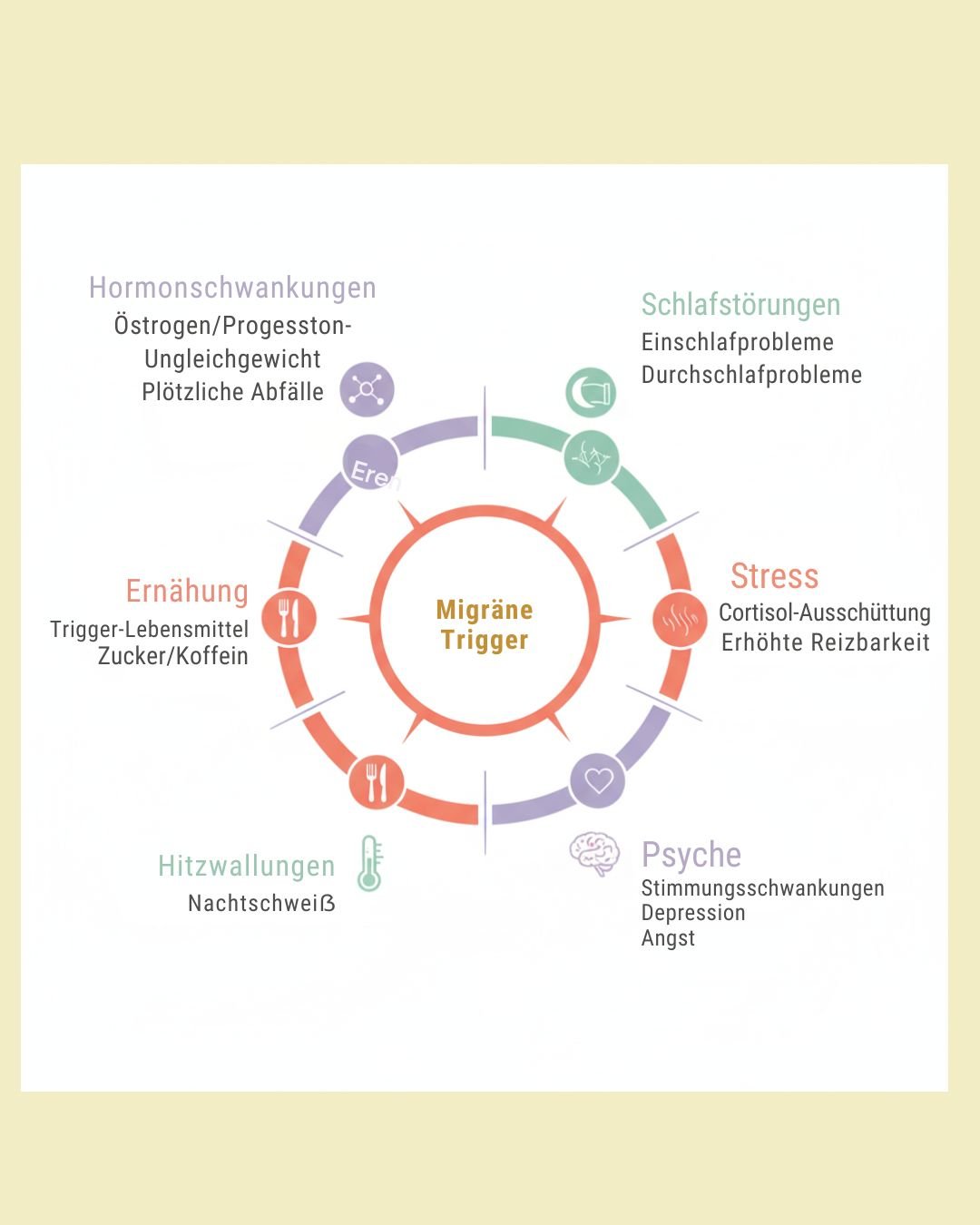
Begleitfaktoren und Trigger in den Wechseljahren
Schlafstörungen als Migräneverstärker
Ach ja, der Schlaf – oder besser gesagt, der fehlende Schlaf. Wenn du nachts durch Hitzewallungen wach wirst, stundenlang nicht einschlafen kannst oder ständig aufwachst, dann ist das nicht nur nervig, sondern ein massiver Trigger. Schlafmangel und Migräne haben eine echt toxische Beziehung: Zu wenig Schlaf triggert Anfälle und das wiederum verhindert guten Schlaf.
Studien zeigen, dass die Beziehung zwischen Migräne und Schlafqualität bei perimenopausalen Frauen teilweise durch Angst, Depression und die berühmten Hitzewallungen erklärt wird. Es ist also ein komplexes Zusammenspiel. Die gute Nachricht: Wenn du deinen Schlaf verbesserst, kannst du oft auch deine Migränen reduzieren.
Psychische Faktoren
Depressionen und Angststörungen treten bei perimenopausalen Frauen deutlich häufiger auf als bei jüngeren oder postmenopausalen Frauen. Das liegt nicht nur an den körperlichen Umstellungen, sondern auch an den Lebensumständen – vielleicht hast du gerade Teenager zu Hause, beruflich viel Stress, alternde Eltern, oder du machst dir Sorgen über dein eigenes Älterwerden.
Diese psychischen Belastungen sind bekannte Trigger und wirken synergistisch mit den hormonellen Faktoren. Das heißt: Hormone plus Stress plus Angst ergibt ein besonders hohes Migränerisiko. Wenn du merkst, dass es dir psychisch nicht gut geht, ist das ein Signal, dass du Unterstützung brauchst – sei es durch Gespräche, Therapie oder auch medikamentöse Behandlung.
Stress und seine Rolle bei chronischer Migräne
Stress ist der am häufigsten genannte Trigger überhaupt. Und rate mal, wann es im Leben von uns Frauen besonders stressig ist? Genau, zwischen 40 und 55. Das ist statistisch gesehen die Zeit mit der höchsten Arbeitsbelastung, familiären Verpflichtungen und oft auch finanziellen Sorgen. Plus die körperlichen Veränderungen der Wechseljahre.
Was die Forschung zeigt: Chronischer Stress kann sogar zu einem Übergang von episodischer zu chronischer Migräne führen. Dein Nervensystem ist quasi dauerhaft im Alarmzustand, und das macht es anfälliger für Migräneattacken.
Die Wechseljahre kommen ja selten allein. Neben den Migränen hast du vielleicht mit Hitzewallungen zu kämpfen, Gelenkschmerzen, Gewichtszunahme, Konzentrationsschwierigkeiten oder Stimmungsschwankungen. All diese Faktoren können indirekt auch deine Migränen beeinflussen.
Prognose: Was passiert nach der Menopause?
Natürliche Menopause und Migräneverbesserung
Bei etwa 67% der Frauen, die ein natürliches Klimakterium durchlaufen, verbessern sich die Migränen deutlich. Das liegt daran, dass sich die Hormonspiegel stabilisieren – auf niedrigem Niveau, ja, aber eben stabil.
Dein Gehirn gewöhnt sich an die neuen, konstanten Hormonwerte, und die triggernden Schwankungen fallen weg.
Chirurgische Menopause: Risiken und Auswirkungen
Eine Entfernung der Eierstöcke ist oft problematisch. Bei etwa 67% der betroffenen Frauen verschlimmern sich die Migränen nach einer Eierstockentfernung.
Der Grund ist simpel: Der Hormonspiegel fällt von heute auf morgen auf null. Dein Körper hat keine Chance, sich langsam anzupassen. Das ist wie ein Hormon-Schock für dein Gehirn. Wenn bei dir eine Gebärmutterentfernung geplant ist, sprich unbedingt mit deinem Arzt darüber, ob die Eierstöcke wirklich mit raus müssen, oder ob man sie erhalten kann.
Warum sich Migränen nach Eierstockentfernung verschlimmern
Der plötzliche, komplette Verlust von Östrogen und Progesteron ist für dein Nervensystem ein massiver Schock. Während dein Körper in den natürlichen Wechseljahren Zeit hat, um sich anzupassen, passiert hier alles auf einmal. Die CGRP-Spiegel schießen hoch, Entzündungsprozesse nehmen zu, und dein Gehirn kommt einfach nicht mehr mit.
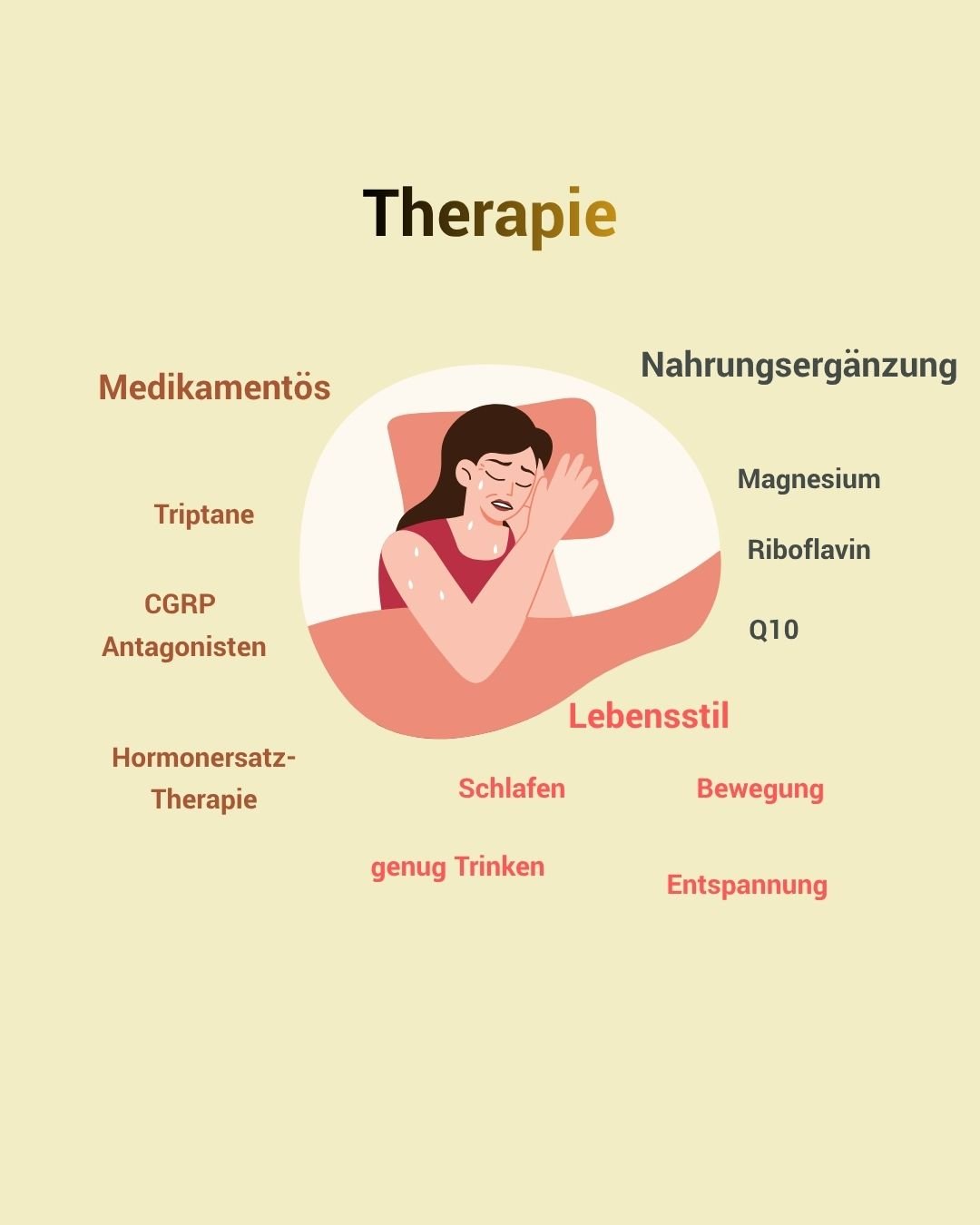
Medikamentöse Behandlung von Migräne in den Wechseljahren
Akuttherapie: Triptane und ihre Anwendung
Triptane sind nach wie vor die erste Wahl bei akuten Migräneanfällen.
Frovatriptan ist ein echtes Highlight bei hormoneller Migräne. Es hat eine Halbwertszeit von 26 Stunden – deutlich länger als andere Triptane. Das bedeutet: Es wirkt länger und kann sogar präventiv eingesetzt werden. Wenn du weißt, dass du um den Eisprung oder vor der Periode (falls noch vorhanden) regelmäßig Anfälle bekommst, kannst du Frovatriptan schon zwei Tage vorher beginnen.
Natürlich musst du das mit deinem Arzt besprechen. Es gibt auch andere langwirksame Triptane wie Naratriptan, die ähnlich funktionieren.
NSAIDs als Alternative
Nicht-steroidale Antirheumatika wie Ibuprofen oder Naproxen sind eine gute Alternative oder Ergänzung zu Triptanen. Naproxen hat den Vorteil, dass es relativ lange wirkt und auch entzündungshemmend ist. Manche Frauen kombinieren NSAIDs mit Triptanen für einen stärkeren Effekt.
Moderne CGRP-Antagonisten
CGRP-Antagonisten sind relativ neue Medikamente, die speziell für Migräne entwickelt wurden. Sie blockieren das Calcitonin Gene-Related Peptide. Es gibt sowohl akute CGRP-Blocker (Rimegepant, Ubrogepant) als auch präventive (Erenumab, Fremanezumab, Galcanezumab).
Sie greifen genau da an, wo bei hormoneller Migräne das Problem liegt – beim CGRP. Es gibt viele positive Erfahrungsberichte, besonders wenn hormonelle Therapien nicht infrage kommen oder nicht gewirkt haben. Der Nachteil: Sie sind teuer und nicht immer von der Krankenkasse übernommen.
Erenumab, Rimegepant und Ubrogepant
Erenumab ist ein monatlich zu spritzender Antikörper, der CGRP-Rezeptoren blockiert. Du injizierst ihn einmal im Monat selbst, ähnlich wie manche Diabetes-Medikamente.
Rimegepant und Ubrogepant sind Tabletten für die Akutbehandlung, aber Rimegepant kann auch präventiv jeden zweiten Tag genommen werden. Das ist praktisch, wenn du keine Spritzen magst. Die Wirkung tritt schnell ein, und die Nebenwirkungen sind meist mild.
Wirksamkeit bei hormoneller Migräne
Was die Studien zeigen: CGRP-Antagonisten funktionieren unabhängig von hormonellen Schwankungen. Das macht sie besonders wertvoll wenn deine Hormone Achterbahn fahren. Sie reduzieren nicht nur die Anzahl der Migränetage, sondern auch die Intensität der Anfälle und den Medikamentenbedarf.
Manche Frauen kombinieren sie auch mit Hormontherapie – das eine schließt das andere nicht aus. Wenn du schon alles andere probiert hast und nichts richtig geholfen hat, sind CGRP-Antagonisten definitiv einen Versuch wert. Sprich mit deinem Neurologen oder Kopfschmerzspezialisten darüber, ob sie für dich infrage kommen.
Präventive Medikation: Überblick und Optionen
Neben den CGRP-Antagonisten gibt’s noch andere präventive Optionen. Betablocker wie Propranolol oder Metoprolol werden seit Jahrzehnten erfolgreich eingesetzt. Auch bestimmte Antidepressiva wie Amitriptylin können helfen – die wirken nicht nur gegen Depression, sondern haben auch einen migränepräventiven Effekt.
Antiepileptika wie Topiramat sind ebenfalls eine Option, können aber Nebenwirkungen wie Kribbeln in Händen und Füßen oder Konzentrationsschwierigkeiten mit sich bringen. Welches Medikament für dich das richtige ist, hängt von vielen Faktoren ab: anderen Erkrankungen, Nebenwirkungsprofil, deinen individuellen Triggern. Eine gute Beratung ist hier Gold wert.
Hormonersatztherapie (HRT)
Wann ist HRT bei Migräne sinnvoll?
Hormonersatztherapie kann bei perimenopausalen Migränen ein echter Gamechanger sein – aber nicht für alle. Am meisten profitieren Frauen, die klassische menstruelle Migränen hatten und bei denen die Verschlimmerung eindeutig mit den hormonellen Schwankungen zusammenhängt. Wenn deine Migränen immer um die Zeit des Eisprungs oder der Periode auftraten, ist HRT einen Versuch wert.
Wichtig ist: Das Ziel der HRT ist nicht, hohe Hormonspiegel zu erreichen, sondern stabile Spiegel. Die Schwankungen sind das Problem, nicht der absolute Wert. Eine kontinuierliche Hormongabe ohne Pause kann deshalb besser sein als zyklische Gaben. Und ganz wichtig: Bei Migräne mit Aura musst du vorsichtiger sein als ohne Aura.
Transdermal versus oral: Die bessere Wahl
Hier gibt’s eine klare Empfehlung: Transdermales Östrogen – also Pflaster oder Gel – ist deutlich besser als Tabletten. Der Grund: Wenn du Östrogen oral nimmst, muss es erst durch die Leber, und dort wird ein Großteil verstoffwechselt. Das führt zu stärkeren Schwankungen im Blutspiegel.
Pflaster oder Gel geben das Östrogen kontinuierlich über die Haut ab, direkt ins Blut. Die Hormonspiegel sind stabiler und physiologischer. Plus: Transdermales Östrogen hat ein niedrigeres Risiko für Thrombosen und andere kardiovaskuläre Probleme. Wenn du HRT ausprobieren möchtest, besteh auf der transdermalen Variante.
Vorteile von Östrogenpflastern
Östrogenpflaster sind super praktisch: Du klebst sie auf die Haut (am besten an Stellen, die nicht schwitzen – Gesäß oder unterer Rücken sind gut), und sie geben den Wirkstoff kontinuierlich ab. Je nach Typ musst du sie ein- oder zweimal pro Woche wechseln. Das ist deutlich unkomplizierter als tägliche Tabletten.
Die kontinuierliche Abgabe bedeutet: keine plötzlichen Schwankungen. Genau das, was dein migränegeplagtes Gehirn braucht. Manche Frauen reagieren erstmal mit Hautirritationen auf die Pflaster, aber meist lässt das nach ein paar Wochen nach. Alternativ gibt’s auch Gele, die du täglich aufträgst.
Kontinuierliche versus zyklische Therapie
Bei zyklischer Therapie nimmst du Hormone für drei Wochen und machst dann eine Woche Pause – ähnlich wie bei der Pille. Das Problem: In der Pause fallen deine Hormonspiegel ab, und genau das kann Migränen triggern. Deshalb ist bei Migräne eine kontinuierliche Therapie meist besser – du nimmst durchgehend Hormone ohne Pause.
Wenn du noch eine Gebärmutter hast, brauchst du zusätzlich Progesteron, um die Gebärmutterschleimhaut zu schützen. Auch das sollte kontinuierlich gegeben werden.
Sicherheit der HRT bei Migräneanamnese
Häufig haben Frauen Angst vor HRT, besonders wenn sie Migräne haben. Die gute Nachricht: Eine große Studie mit 85.000 US-amerikanischen Frauen zeigte kein erhöhtes Risiko für Herzinfarkt oder Schlaganfall bei Frauen mit Migräne, die HRT erhielten.
Natürlich gibt’s gewisse Kontraindikationen – zum Beispiel wenn du in der Vergangenheit Thrombosen hattest oder bestimmte Krebserkrankungen. Aber die pauschale Angst vor HRT ist oft unbegründet. Was wichtig ist: die richtige Auswahl (transdermal, niedrig dosiert) und regelmäßige Kontrollen beim Arzt. Bei fachgerechter Anwendung ist HRT eine sichere und effektive Option.
Richtige Dosierung: Ultraniedriges Östrogen
Ultraniedrige Östrogendosen reichen oft aus, um die Schwankungen auszugleichen, ohne das Risiko für Nebenwirkungen zu erhöhen. Bei Migräne mit Aura ist das besonders wichtig, weil höhere Dosen die Auren verschlimmern oder neu auslösen können.
Die typischen Dosierungen liegen zwischen 25 und 50 Mikrogramm bei Pflastern. Manchmal reichen sogar 12,5 Mikrogramm. Das Motto: so wenig wie möglich, so viel wie nötig. Dein Arzt sollte mit einer niedrigen Dosis starten und dann langsam anpassen, je nachdem, wie du reagierst. Und gib der HRT Zeit – manchmal dauert es 2-3 Monate, bis sich die volle Wirkung zeigt.
Nicht-hormonale Behandlungsansätze
Wenn Hormontherapie für dich nicht infrage kommt oder du sie nicht verträgst, sind Antidepressiva wie Escitalopram eine Option. Sie helfen nicht nur bei Depressionen und Angststörungen, die während des Klimakteriums häufiger auftreten, sondern können auch Hitzewallungen reduzieren und indirekt Migränen verbessern.
Darüber hinaus sind Nahrungsergänzungmittel auch während dieser Zeit einen Versuch wert.
Magnesium ist ein echter Klassiker bei Migräne – viele Betroffene haben einen Magnesiummangel. 400-600 mg täglich können helfen, die Anfallshäufigkeit zu reduzieren. Wichtig: regelmäßig nehmen, der Effekt tritt erst nach Wochen ein.
Riboflavin (Vitamin B2) in hoher Dosierung (400 mg täglich) hat in Studien ebenfalls gute Ergebnisse gezeigt. Coenzym Q10 ist ein weiterer Kandidat.
Für mehr Informationen zu diesen Thema lese dir diesen Artikel durch: https://migrainehotspot.de/nahrungsergaenzungsmittel-bei-migraene/
Andere alternative Ansätze wie Biofeedback, progressive Muskelentspannung oder kognitive Verhaltenstherapie können ebenfalls helfen, besonders wenn Stress ein großer Trigger für dich ist. Osteopathie oder Physiotherapie sind sinnvoll, wenn muskuläre Verspannungen deine Migränen verschlimmern. Das Wichtigste: Sei offen, aber auch kritisch. Nicht alles, was als „natürlich“ verkauft wird, funktioniert wirklich.
Lebensstiländerungen zur Migränereduktion
Optimale Schlafhygiene in den Wechseljahren
Schlaf ist der Schlüssel zu fast allem – auch zu weniger Migränen. In den Wechseljahren ist guter Schlaf aber oft schwer zu erreichen.
Geh jeden Abend zur gleichen Zeit ins Bett, auch am Wochenende. Dein Körper liebt Routine. Mach dein Schlafzimmer kühl (um die 18 Grad) – das hilft gegen Hitzewallungen und fördert tiefen Schlaf.
Ein festes Abendritual kann dir helfen, dich zu entspannen. Atemübungen sind sehr effektiv: Die 4-7-8-Atmung zum Beispiel (4 Sekunden einatmen, 7 Sekunden halten, 8 Sekunden ausatmen) aktiviert deinen Parasympathikus und hilft beim Runterkommen. Oder probier progressive Muskelentspannung – du spannst verschiedene Muskelgruppen an und entspannst sie wieder.
Nächtliches Schwitzen ist der Schlafkiller Nummer eins. Nutze atmungsaktive Bettwäsche aus Baumwolle oder speziellen feuchtigkeitsableitenden Materialien. Leg ein Handtuch auf dein Kissen, das du schnell wechseln kannst, wenn du schwitzt. Halte ein Glas kaltes Wasser neben dem Bett bereit.
Bewegung und Sport als Migräneprophylaxe
Bewegung ist bei Migräne ein zweischneidiges Schwert: Zu intensiv kann sie Anfälle triggern, aber regelmäßige moderate Bewegung wirkt präventiv. Die Forschung zeigt klar: Frauen, die regelmäßig Sport treiben, haben seltener Migränen. Der Trick ist, die richtige Balance zu finden und langsam anzufangen, besonders wenn du lange nicht aktiv warst.
Bewegung hat jetzt noch weitere Vorteile: Sie hilft beim Gewichtsmanagement, reduziert Stress, verbessert den Schlaf und hebt die Stimmung. All das wirkt sich positiv auf deine Migränen aus. Und nein, du musst kein Marathonläufer werden – schon 30 Minuten moderate Bewegung an den meisten Tagen der Woche machen einen Unterschied.
Atemübungen bei Migräneattacken
Wenn du merkst, dass eine Anfall im Anmarsch ist, können Atemübungen manchmal noch helfen, die Intensität zu reduzieren. Die Box-Breathing-Technik ist simpel: 4 Sekunden einatmen, 4 Sekunden halten, 4 Sekunden ausatmen, 4 Sekunden halten. Das Ganze mehrmals wiederholen.
Oder probier die Wechselatmung aus dem Yoga: Linkes Nasenloch zuhalten, durch rechts einatmen, rechts zuhalten, durch links ausatmen, und so weiter. Das aktiviert dein parasympathisches Nervensystem und kann helfen, die Stressantwort zu dämpfen. Klar, wenn die Migräne schon voll zuschlägt, hilft das nicht mehr viel, aber in der Anfangsphase kann’s wirksam sein.
Ernährung und Migräne während der Wechseljahre
Häufige Nahrungsmittel-Trigger identifizieren
Ernährungstrigger sind sehr individuell, und wenn du schon lange unter Migräne leidest, dann kennst du deine sicherlich. Die klassische Verdächtigen sind Alkohol (besonders Rotwein), gereifter Käse, Schokolade, verarbeitete Fleischwaren mit Nitrat, MSG (Geschmacksverstärker), Koffein (zu viel oder plötzlicher Entzug), künstliche Süßstoffe.
Entzündungshemmende Ernährung
In der Perimenopause, wenn dein Östrogenspiegel sinkt, nehmen Entzündungsprozesse im Körper zu. Eine entzündungshemmende Ernährung kann helfen, sowohl bei Wechseljahresbeschwerden als auch bei Migränen. Das bedeutet: viel Gemüse, besonders buntes (Antioxidantien!), fetter Fisch (Omega-3-Fettsäuren), Nüsse, Olivenöl, Beeren.
Reduziere verarbeitete Lebensmittel, Zucker und Transfette. Die mediterrane Ernährung ist ein gutes Vorbild: frisch, vollwertig, pflanzenbasiert mit etwas Fisch. Kurkuma und Ingwer sind natürliche Entzündungshemmer, die du in deine Ernährung einbauen kannst. Das ist kein Wundermittel, aber über Wochen und Monate kann eine Ernährungsumstellung echt was bewirken.
Trinken
Dehydration ist ein klassischer Trigger, wird aber total unterschätzt. Viele Menschen trinken einfach zu wenig. Die Faustregel: mindestens 1,5-2 Liter Wasser pro Tag, mehr wenn du schwitzt oder Sport machst. Durch nächtliches Schwitzen verlierst du zusätzlich Flüssigkeit.
Aber nicht nur die Menge zählt, auch die Elektrolyte. Wenn du viel schwitzt, verlierst du Natrium, Kalium und Magnesium. Ein Ungleichgewicht kann Migränen triggern. Du musst jetzt keine Sportlergetränke trinken, aber achte auf ausreichend Salz in der Ernährung (ja, wirklich!) und kaliumreiche Lebensmittel wie Bananen, Avocados, Kartoffeln. Und wie schon gesagt: Magnesium supplementieren kann sinnvoll sein.
Vermeidung von Blutzuckerschwankungen
Unterzucker ist ein weiterer häufiger Trigger. Wenn du Mahlzeiten auslässt oder zu viele einfache Kohlenhydrate isst, schießt dein Blutzucker hoch und stürzt dann ab. Diese Achterbahnfahrt mag dein Gehirn gar nicht. Die Lösung: regelmäßige Mahlzeiten mit einer guten Balance aus komplexen Kohlenhydraten, Proteinen und gesunden Fetten.
Frühstück auslassen ist für viele Betroffene eine schlechte Idee. Wenn du intermittierendes Fasten machen willst, geh langsam ran und beobachte, wie dein Körper reagiert. Manche Frauen vertragen’s super, andere bekommen sofort Migräne. Snacks zwischen den Mahlzeiten können helfen, den Blutzucker stabil zu halten – aber bitte keine Süßigkeiten, sondern eher Nüsse, Gemüse mit Hummus, Vollkorncracker mit Käse.
Praktische Tipps für den Alltag
Führen eines Migränetagebuchs
Ein Migränetagebuch ist wirklich Gold wert. Es hilft dir, Muster zu erkennen, die du sonst nie bemerken würdest. Apps wie Migraine Buddy oder M-sense machen’s super einfach – du kannst alles tracken: Intensität, Dauer, Trigger, Medikamente, Wetter, Zyklus, Schlaf, Ernährung.
Wenn du dann zum Arzt gehst, kannst du konkrete Daten vorlegen statt vage zu sagen: „Ich hab oft Kopfschmerzen.“
Umgang mit Migräneattacken am Arbeitsplatz
Migräne im Job ist echt hart. Du kannst nicht einfach nach Hause gehen, aber arbeiten ist auch kaum möglich. Hier ein paar Survival-Tipps: Hab immer deine Akutmedikation dabei. Wenn du merkst, dass was kommt, nimm sie sofort – warte nicht, bis es unerträglich wird.
Sprich mit deinem Arbeitgeber über flexible Arbeitszeiten oder Home-Office-Optionen, besonders während der Zeit wenn die Migränen schlimmer sind. Du musst nicht ins Detail gehen, aber zu sagen „Ich habe eine chronische neurologische Erkrankung, die episodische Ausfälle verursachen kann“ ist fair. Viele Arbeitgeber sind verständnisvoller als du denkst. Und wenn’s gar nicht geht: Dunkel, ruhig, hinlegen. Manchmal hilft schon eine halbe Stunde Pause.
Kommunikation mit Familie und Partner
Deine Liebsten wollen helfen, wissen aber oft nicht wie. Erkläre ihnen, was bei einem Anfall in deinem Kopf passiert – dass es nicht „nur Kopfschmerzen“ sind, sondern eine neurologische Störung. Sag klar, was du brauchst: Ruhe, Dunkelheit, keine Fragen, vielleicht eine kalte Kompresse oder ein Glas Wasser bringen.
Besprich auch präventive Maßnahmen: Vielleicht kann dein Partner am Wochenende mehr Aufgaben übernehmen, damit du Zeit für Sport oder Entspannung hast.
Wann ist es ein Notfall?
Wenn die Kopfschmerzen plötzlich und extrem stark sind („Vernichtungskopfschmerz“), wenn neurologische Ausfälle auftreten, die du noch nie hattest, oder wenn die Migräne trotz Medikation länger als 72 Stunden anhält dann solltest du dich umgehend zu einer Notaufnahme begeben.
Häufig gestellte Fragen (FAQ)
Verschwinden Migränen nach der Menopause vollständig?
Bei etwa zwei Dritteln der Frauen verbessern sich die Migränen nach der Menopause deutlich, aber „vollständig verschwinden“ ist für die wenigsten die Realität. Etwa ein Drittel hat auch postmenopausal weiterhin Migränen, wenn auch oft seltener und weniger intensiv. Die hormonellen Schwankungen fallen weg, aber andere Trigger bleiben ja bestehen.
Wichtig zu wissen: Je nachdem, wie du in die Menopause kommst, unterscheiden sich die Aussichten. Natürliche Menopause hat bessere Prognosen als chirurgische. Und selbst wenn die Migränen nicht komplett verschwinden – postmenopausale Migränen sind oft vorhersehbarer und besser zu behandeln als die hormonell getriggerten Anfälle der.
Kann HRT Migränen verschlimmern?
Ja, kann sie – aber muss sie nicht. Das hängt stark davon ab, welche Art von HRT du nimmst und ob du Migräne mit oder ohne Aura hast. Orale Östrogenpräparate, die in Zyklen mit Pausen gegeben werden, können Migränen tatsächlich verschlimmern, weil sie die Hormonschwankungen verstärken.
Transdermale, kontinuierliche HRT mit niedrigen Dosierungen verbessert bei den meisten Frauen mit hormoneller Migräne die Situation. Der Schlüssel liegt in der richtigen Auswahl und Dosierung. Wenn du nach Start der HRT feststellst, dass deine Migränen schlimmer werden, sprich mit deinem Arzt – oft hilft eine Anpassung der Dosis oder der Darreichungsform.
Sind Migränen in den Wechseljahren gefährlich?
Migränen sind super belastend, aber in den allermeisten Fällen nicht gefährlich. Sie erhöhen nicht dein Risiko für Schlaganfall oder andere ernsthafte Erkrankungen – außer du hast Migräne mit Aura, rauchst und nimmst hormonelle Verhütung. Dann steigt das Schlaganfallrisiko leicht an.
Trotzdem: Wenn sich deine Migränen plötzlich verändern, neue Symptome auftreten oder sie viel häufiger werden, solltest du das abklären lassen. Manchmal können ernsthafte Erkrankungen Kopfschmerzen verursachen, die wie Migräne aussehen. Besser einmal zu viel zum Arzt als einmal zu wenig.
Wie beeinflussen Hormonschwankungen Migräne in den Wechseljahren?
In den Wechseljahren erleben viele Frauen hormonelle Schwankungen, die einen direkten Einfluss auf die Häufigkeit und Intensität von Migräneattacken haben können. Insbesondere der Östrogenabfall kann bei Migränepatientinnen zu einer Verschlechterung der Symptome führen, da das Hormon eine Rolle bei der Regulierung der Blutgefäße spielt.
Können Hitzewallungen auch Migräneattacken auslösen?
Hitzewallungen können eine Stressreaktion des Körpers bewirken, und dadurch eine Migräneattacken auslösen.
Welche Rolle spielt die Perimenopause bei der Entstehung von Migräne?
Die Perimenopause ist die Phase vor der Menopause, in der die hormonellen Veränderungen beginnen. In dieser Zeit können Frauen eine erhöhte Häufigkeit und Intensität von Migräneattacken erleben, da die Hormone, insbesondere Östrogen und Progesteron, in einem ständigen Wechsel sind.
Wie kann ich Migräne während der Menopause lindern?
Es gibt verschiedene Ansätze zur Migräneprophylaxe während der Menopause, darunter die Einnahme von Magnesium, eine hormonelle Therapie oder Änderungen im Lebensstil. Frauen sollten auch auf ihre Ernährung achten und genügend Flüssigkeit zu sich nehmen, um Kopfschmerzen zu vermeiden.
Beeinflussen bestimmte Nahrungsmittel die Migräne in den Wechseljahren?
Bestimmte Nahrungsmittel können Migräneattacken auslösen oder deren Intensität erhöhen. Zu den häufigsten Auslösern gehören Alkohol, Koffein, gereifter Käse und verarbeitete Lebensmittel. Frauen sollten ihre Ernährung beobachten, um mögliche Trigger zu identifizieren.
Wie lange können Frauen in den Wechseljahren unter Migräne leiden?
Die Dauer und Häufigkeit von Migräneattacken kann von Frau zu Frau unterschiedlich sein. Einige Frauen berichten von einer Verbesserung der Symptome nach der Menopause, während andere weiterhin anhaltende Beschwerden haben. Eine individuelle Behandlung ist daher wichtig.




